聴神経腫瘍
当院での取り組み
当院では、年齢、症状、腫瘍の大きさ、増大速度、腫瘍の性状などによって、患者さんそれぞれに合わせた治療法を選択します。手術を行う場合、様々な術前検査と術中検査(神経モニタリング)、高解像度手術用顕微鏡、超音波吸引装置などを用いて、より安全に腫瘍を全て取り除くように取り組んでいます。一方、ガンマナイフ治療医とも密に連携を取っているため、腫瘍と神経や血管との癒着が強い場合には意図的に腫瘍を残し、放射線治療を組み合わせることによって合併症を極力小さくするよう努めています。
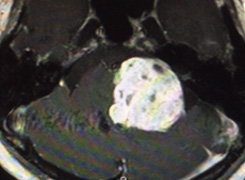
手術前
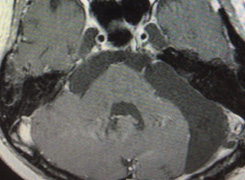
手術後
聴神経腫瘍とは
聴神経腫瘍は神経を鞘のように包む細胞から発生する良性の腫瘍です。多くは良性腫瘍で、小さな腫瘍を観察した報告では、平均すると年間1-2mmの増大を認めるようです。しかし腫瘍の大きくなる速さは患者さんごとに異なっており、きわめて速く大きくなる腫瘍もあれば、数年でほとんど大きさの変化しない場合もあります。
聴神経腫瘍は小脳と脳幹(橋と呼ばれる部分)の間にあるわずかな隙間で、小脳橋角部と呼ばれる場所にできます。この狭い部分に聴神経(音を感じる神経と平衡感覚の神経が混ざっています)、顔面神経(顔を動かす神経)、三叉神経(顔の感覚を伝える神経)、舌咽神経・迷走神経(ものを飲み込んだり声を出すのに関係する神経)、外転神経(眼を外側に動かす神経)に加えて、椎骨動脈という太い動脈やその枝が存在しています。小脳は体のバランスやいろいろな動作を調節しています。脳幹には、運動や感覚神経の通り道(障害されると麻痺や手足の感覚障害が生じます)や意識をつかさどる中枢などがあり、また生きていくために必要な機能に直接関係しているということです。さらに髄液(脳の中や周りを満たしている水のような液体)の通り道がすぐ近くにあります。このため、良性腫瘍とはいえ、大きくなると様々な症状を呈し、中には重篤になることがあります。
症状
聴神経から発生するので片側の難聴、耳鳴りやめまいが代表的な初期症状です。腫瘍が大きくなると、まわりにある脳や神経などを圧迫してその働きを障害し、いろいろな症状(顔の痺れ、顔面神経麻痺、複視、歩行障害、嚥下障害、頭痛、意識障害)が出現していきます。また、腫瘍の影響で髄液の流れや吸収が悪くなり水頭症(脳に髄液が溜まり過ぎてしまう)が生じる場合もあります。こうなると物忘れ、歩行障害、尿失禁や、頭痛、意識障害などを呈します。腫瘍が更に大きくなると腫瘍そのものの圧迫と水頭症によって、脳への圧迫が限界に達し、とても重篤な状態になる恐れがあります。
検査方法
- 頭部CT:ある程度の大きさになるとCTでわかります。また、骨構造と腫瘍の位置関係も把握出来ます。
- 頭部MRI/MRA:CTより感度が高く診断力に優れています。また、造影剤を使わなくてもCTより感度が高く診断できます。CT同様、造影剤を使うと腫瘍は造影されはっきりと描出されます。
- 3DCTAV:造影CTで、治療前に腫瘍と血管(動脈、静脈)との位置関係を把握します。
- 脳血管撮影(脳血管造影):治療する際に血管と腫瘍との関係をみるときに用いられるカテーテル検査です。
治療選択
1)経過観察
腫瘍が小さい場合は定期的にMRIなどを撮りながら経過を見ることも選択肢の一つです。代表的な症状の聴力障害(耳が聞こえにくくなること)は、腫瘍の増大に関係なく時間の経過により進行することが知られています。経過観察を通じて腫瘍の増大が明らかな場合は、早い時期の治療が必要です。
2)外科的摘出術(開頭腫瘍摘出術)
腫瘍が中等度以上の大きさの場合、外科的摘出が勧められます。特に脳幹への圧迫が強いものや水頭症を伴っている場合はできるだけ早く治療を開始しなければなりません。摘出による腫瘍の根治性という意味では、最も優れた治療です。更に摘出した腫瘍を病理組織診断することによって増殖能・悪性度などの評価や他の脳腫瘍との鑑別を行い、今後の治療に役立てることができます。一方で、顔面神経麻痺や稀ですが重篤な手術合併症などの心配があります。腫瘍が小さい方が手術の難易度(合併症の頻度)は低く、小さな腫瘍の摘出における顔面神経機能の障害は、放射線治療と比べて大きく劣るものではありません。
3)放射線治療(ガンマナイフ)
放射線治療は中等度以下の大きさの腫瘍が適応になります。入院期間も短く頭を切ることも無いという利点があります。腫瘍が消え去るというわけではなく、大きくならないことで治療効果を判定しています。また、聴力障害、顔面神経障害の発生も手術より少ないと言われていますが、有効聴力が時間経過とともに低下(5年で70%程度に低下)することも分かっています。放射線障害のリスクもあり長期的に良い成績が持続するかどうかは、治療の歴史が浅いためにすべて予測できるわけではありません。中には腫瘍の増大が続いたり、いったん小さくなった後に増大し、外科的摘出が必要となった例もありますが、その手術は困難であるといわれています。稀ではありますが、放射線治療後に悪性化したという報告もあります。

